
Республики Узбекистан
Перинатальный
Центр
-
Контакты:
Адрес: ул. Дж. Абидовой 223
Телефон: +99871 260-28-80
Экономная профилактика
Заболевания легче предупредить, чем потом лечить. И дешевле: экономический эффект получает и государство, и пациент. Опыт стран, в которых хорошо развита профилактика, это подтверждает. В России она пока не очень эффективна: у нас достаточно высокий уровень заболеваемости и смертности, в первую очередь от сердечно-сосудистых заболеваний. Но даже при небольших расходах на здравоохранение ситуацию можно улучшить. Нужно лишь изменить приоритеты.
Больше не значит лучше
Эффективность здравоохранения разумно оценивать, учитывая не только результат, но и затраты на него. Компания Philips провела второе ежегодное исследование «Индекс здоровья будущего», в котором в ходе сбора статистики и опросов обычных людей и медицинских работников из разных стран, включая Россию, оценивалось восприятие доступности и эффективности медицины. Коэффициент эффективности здравоохранения в «Индексе» оценивался как соотношение результата и затрат. В итоге этот показатель в России оказался ниже, чем в среднем по 19 исследованным странам, — ненамного, но это показательный факт: действенность российского здравоохранения меньше среднемировой. В исследовании принимали участие не только развитые страны, но и такие государства, как Китай, ЮАР, Бразилия, Аргентина.
Исследования, проводимые международными организациями, показывают картину, схожую с данными Philips. Наиболее эффективными оказываются не те страны, где больше всего денег тратят на медицину. На самом деле лидеры неожиданные: Турция, Эстония, Мексика, Польша, Корея. Хорошие результаты показали Израиль, Финляндия, Великобритания.
Если страна не может обеспечить профилактику заболеваний, она входит в замкнутый круг
«Дело не в том, как организовано финансирование, и даже не в том, сколько денег вкладывается в здравоохранение, а в расставленных приоритетах и в системе мотивации врачей и пациентов к сохранению здоровья и профилактике заболеваний», — рассказывает директор Института экономики здравоохранения ВШЭ Лариса Попович.
Общие черты
Эксперты ВЭФ нашли одну общую черту для эффективных систем. Они считают, что российская и американская системы здравоохранения в чем-то похожи, несмотря на большую разницу в бюджете. В таких системах есть диспропорция в распределении денег — все они идут в крупные клиники и госпитали. По словам Ларисы Попович, это естественная история распределения бюджетных ресурсов, характерная не только для России и США: «Здесь не может быть никакого баланса. Конечно, бюджет сдвинут к более крупным центрам. Это веяние современности — превращение медицинской помощи в промышленную отрасль, когда крупные центры делают большое количество операций, а в маленьких больницах занимаются в основном восстановлением, реабилитацией, простыми процедурами». Но, хотя затраты на высокотехнологичную помощь неизбежно велики, нельзя забывать и про условно простые процедуры, которые помогают предотвращать заболевания.
У эффективных систем здравоохранения специалисты ВЭФ тоже нашли одну общую черту — это профилактика заболеваний. В качестве примера приводят Израиль, где все делается для того, чтобы не довести человека до госпитализации, это выгодно всем участникам системы. Но больше всех выигрывает сам человек: он меньше болеет, остается дома, а не попадает в клиники, за расширение сети которых он должен платить налоги. Похожие вещи можно сказать и о других успешных системах здравоохранения, созданных в Финляндии и Сингапуре, например. Сингапур — вообще уникальный случай. Там на здравоохранение тратится в процентном отношении к ВВП даже меньше денег, чем в России. Но при этом здесь одна из наибольших продолжительностей жизни. В Сингапуре, Финляндии, Израиле, как отмечают исследователи, есть две общие черты. Помимо вполне ожидаемой (высокий технологический уровень медицины) есть и менее очевидная: вовлеченность в профилактику не только медицинских учреждений.
В России официальные организации тоже все чаще информируют о необходимости проходить профилактические осмотры и более внимательно относиться к своему здоровью. Социальная реклама, передвижные лаборатории, бесплатные проверки на определенные заболевания — все это постепенно вводится. Крупные компании не остаются в стороне. В частности, Philips активно участвует в профилактических мероприятиях. Социальная кампания против рака груди «ЯПРОШЛА» была проведена в десяти городах страны — в течение месяца женщины могли пройти бесплатное маммологическое исследование.
В странах с эффективным здравоохранением в систему профилактики встроены работодатели, некоммерческие организации, органы местного самоуправления, городские сообщества. Где-то такой симбиоз родился более-менее естественно. Где-то врачам пришлось «выходить из зоны комфорта» и идти в народ, рассказывая о важности профилактики и ранней диагностики тяжелых заболеваний. Но в любом случае в успешных эффективных системах вместо абстрактной и часто формальной «пропаганды здорового образа жизни» создана атмосфера, которая человека поощряет, подталкивает с разных сторон к более ответственному отношению к собственному здоровью. И человек, будучи существом социальным, не может противиться всеобщему курсу на здоровый образ жизни.
Сколько тратить на профилактику
Как показывает опрос, проведенный РБК и Philips, меньше 30% респондентов доверяют системе здравоохранения.
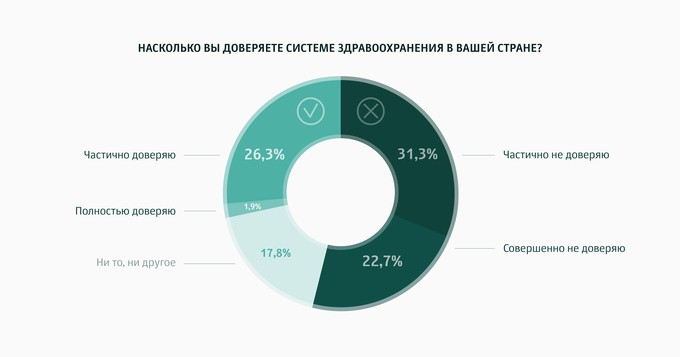
Это значит, что люди, вряд ли знакомые с исследованиями по эффективности медицины, на своем опыте чувствуют, что в России в области здравоохранения существуют серьезные проблемы, требующие скорейшего решения. И это очевидный сигнал: надо что-то менять. Что именно, подсказывает еще один вопрос:
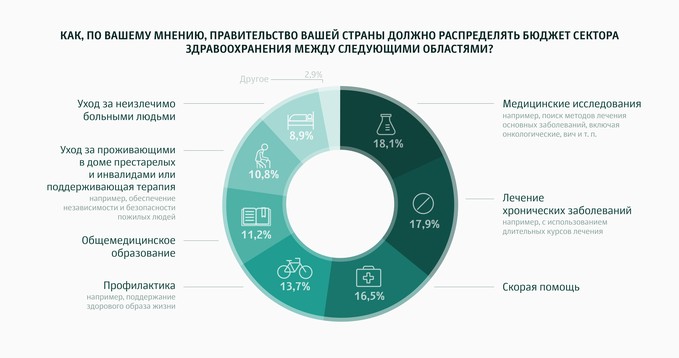
На вопрос отвечали как врачи, так и обычные люди. Почти все врачи и каждый второй рядовой гражданин считают, что на профилактику надо тратить почти столько же, сколько на скорую помощь и на лечение хронических заболеваний. При этом ответы еще на один вопрос показывают: только треть опрошенных считают, что у них есть доступ к профилактике.
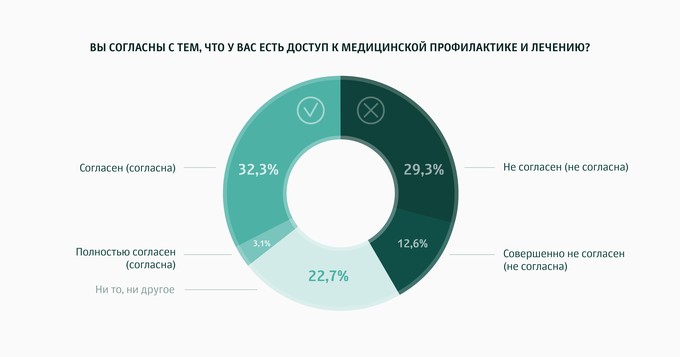
Интересно, что эта доля совпадает с теми, кто использовал цифровые технологии (как правило, бытовые, основанные на потребительской медицинской электронике) для контроля здоровья, профилактики. Создается ощущение, что именно это, а не профилактика в медицинских учреждениях — самый доступный, понятный и распространенный способ предотвращения заболеваний в России. И то, что треть россиян используют подобные методы, это неплохой сигнал.
Такой подход совпадает с практикой самых благополучных наций. Страны-победители в рейтинге эффективности, например, Израиль, Финляндия, Сингапур, тратят на медицину больше, чем Россия. Но не в разы больше, а на проценты и десятки процентов. Не нужно ждать экономического чуда для того, чтобы в России возникла эффективная система здравоохранения. Достаточно того, чтобы при имеющихся ресурсах несколько изменить приоритеты, чтобы не треть россиян, а хотя бы две трети использовали какие-то методы профилактики. Если страна не может обеспечить профилактику заболеваний, она входит в замкнутый круг: все больше людей госпитализируют, все больше денег тратится на клиники и суперврачей, все меньше остается на что-то другое. Так получается организация со смещенными приоритетами, которая хорошо помогает только тяжелым больным.
Не нужно ждать экономического чуда для того, чтобы в России возникла эффективная система здравоохранения
Предупредить болезнь дешевле, чем лечить
Врачи не устают повторять и государству, и пациенту, что профилактика заболеваний всегда обходится дешевле, чем лечение. В США на вполне предотвратимые причины (курение, недостаточная физическая активность, нездоровая диета и подобные) приходится 40% смертей, которым предшествует обычно дорогостоящее лечение. И это без учета более сложной профилактики — такой как регулярные обследования на предмет опасных заболеваний (которые, конечно, тоже легче и дешевле лечить на начальной стадии). Хирург-онколог, основатель и директор Евразийской федерации онкологии Сомасундарам Субраманиан (известный многим как доктор Сома), уверен, что помочь в профилактике заболеваний могли бы семейные врачи: «Эта специальность в России уже есть, но, к сожалению, подготовкой семейных врачей систематически не занимается ни одно учреждение. А их нужно обучать азам кардиологии, онкологии, неврологии, нефрологии, дерматологии. Если подготовить хороших семейных врачей, люди будут к ним приходить и хотя бы раз в год минимально обследоваться, сдавать анализы. В случае подозрений на серьезные заболевания им назначат дополнительные обследования».
Многие болезни длительное время ничем себя не выдают и протекают бессимптомно. Если пациент приходит к врачу с жалобами на здоровье из-за онкологических заболеваний, то чаще всего это уже 3-4-я стадия. «Человек никогда не ходил к врачу, но еще два года назад у него изменился голос, например. Все это он старался не замечать. Прибежал только тогда, когда стало совсем плохо. В итоге лет в 45 лет это уже неизлечимый пациент. Если у него рак горла, он в лучшем случае потеряет гортань, а с ней часто и профессию. Приди он два года назад, ему бы сделали небольшую операцию, вернули к полноценной жизни, он бы еще 20-30 лет поработал», — описывает типичную ситуацию Субраманиан. Для человека это трагедия, бедность, для государства — большие расходы на лечение и упущенные доходы из-за сокращения трудоспособного населения.
Президент Лиги защитников пациентов Александр Саверский напоминает, что профилактика — это и своевременная таблетка: «По сердечно-сосудистым заболеваниям, а у нас это основная причина смертности среди населения, вовремя данная таблетка экономит расходы в соотношении 1 к 7. То есть на профилактику заболевания нужно потратить в семь раз меньше, чем на его лечение».
Источник: health.rbc.ru






